Возможно, вы или кто-то из ваших знакомых ждет ребенка. Один из самых важных вопросов (или беспокойств) во время беременности: «Здоров ли ребенок?» или «Правильно ли развивается ребенок?» Ведь матка, в которой растет малыш, по сути является «черным ящиком» по отношению к внешнему миру. Откуда мы знаем, что ребенок правильно развивается на протяжении 40 недель беременности?
В этой статье мы рассмотрим тесты, которыеакушеры (врачи, ухаживающие за беременными женщинами во время беременности и родов) используют для оценки развития будущего ребенка.
Беременность требует множества анализов
Во время беременности у будущей мамы будет много анализов. Они делятся на следующие категории:
- тест на беременность - первый тест
- рутинные, неинвазивные тесты - они проводятся во время каждого визита к акушеру: артериальное давление, уровень глюкозы/белка в моче, сердцебиение плода
- анализы крови - обычно делаются однократно в разное время беременности: группа крови, резус-фактор, определение уровня железа, ВИЧ, гепатит В, сифилис, тест на толерантность к глюкозе, тройной скрин-тест
- мазок - обычно делается однократно в разное время беременности: Мазок Папаниколау - для проверки на ЗППП, различные бактерии (варьируется в соответствии с законодательством каждого штата); Скрининг на стрептококки группы В
- УЗИ - делается хотя бы один раз во время беременности
- тесты, проводимые при особых обстоятельствах: амниоцентез, забор ворсин хориона, забор крови плода или чрескожный забор пуповинной крови, мониторинг плода
Давайте рассмотрим различные тесты, чтобы понять, как они работают и что они могут рассказать нам о развитии ребенка.
Тест на беременность
Этот тест обычно проводится первым, когда вы подозреваете, что беременны. Существует множество наборов для домашнего тестирования, доступных без рецепта, и все они обнаруживают белковый гормон под названиемхорионический гонадотропин человека (ХГЧ) Когда яйцеклетка оплодотворяется, эмбрион начинает вырабатывать ХГЧ. Уровни ХГЧ увеличиваются после зачатия и могут быть обнаружены в моче матери. Через 10 дней после зачатия уровень ХГЧ составляет около 25 милли-международных единиц (мМЕ).
Как правило, домашним тестом является анализ мочи на ХГЧ:
- Вы собираете образец мочи. Обычно вы используете первую мочу утром, когда уровень ХГЧ является наиболее концентрированным,или проводите тестовой палочкой по потоку мочи.
- Если вы собрали мочу, вы можете либо окунуть тестовую палочку в чашку, либо капнуть каплю на тестовую палочку.
- Тестовые палочки или щупыимеют пластиковое покрытие, на которое нанесены антитела к ХГЧ.
- Тестовые палочки также содержатвторое антитело к ХГЧ, связанное с некоторой цветовой меткой (например, цветные латексные шарики, фермент, вызывающий цветную реакцию).
- Если в моче присутствуют достаточные уровни ХГЧ(более 25 мМЕ), тоХГЧ связывается со вторым антителом и вызывает окрашивание появление реакции (т. е. положительный результат теста).
Если тест положительный, вы обычно звоните своему врачу, и второй тест проводится в офисе для подтверждения беременности. Врач также может назначить анализ крови, чтобы определить точное количество присутствующего ХГЧ, который можно использовать для оценки состояния здоровья ребенка.
Обычные неинвазивные тесты
Эти тесты проводятся каждый раз, когда вы посещаете своего акушера, и включают:
- артериальное давление
- глюкоза мочи
- белок мочи
- сердцебиение плода - начинается, когда сердце ребенка достаточно развито, чтобы его можно было услышать
Артериальное давление
Увеличение объема крови и кровообращения плода во время беременности повышает нагрузку на сердечно-сосудистую систему, особенно на сердце. Таким образом, ваше кровяное давление будет регулярно измеряться для выявления любых признаковвысокого кровяного давленияилигипертонии, вызванной беременностью Около пяти процентов беременных женщин переносят беременность. Индуцированная артериальная гипертензия, начиная примерно с 20-й недели беременности. Это состояние может привести к следующим осложнениям:
- Досрочные роды
- Отслоение плаценты, приводящее к кровотечению
- Сниженная функция почек или недостаточность
- Уменьшение притока крови к ребенку, что может привести к задержке его роста и развития
Гипертензия, вызванная беременностью, наряду сотеком (отеком)и белком в моче (альбуминурия) составляют состояние, известное какпреэклампсияПричина преэклампсии неизвестна, и лечение заключается в преждевременных родах, если это возможно. Иногда можно назначать высокие дозы сульфата магния, чтобы отсрочить симптомы до благополучных родов; никто не знает, почему это лечение может работать.
Ваше артериальное давление будет измеряться с помощьюманометраилисфигмоманометра (подробнее см. в этом вопросе о тонометрах).
Глюкоза в моче
Во время каждого визита к врачу вас попросят ввести тест-полоску в струю мочи или взять образец мочи, который будет проверен с помощью тест-полоски, измеряющей количество глюкозы в моче. Присутствие глюкозы в моче является признакомгестационного диабета, формы диабета, которая обычно развивается примерно на 20-й неделе беременности. Гестационный диабет вызывает следующие осложнения:
- Ребенок становится больше, чем обычно, и у него больше жира. Крупных детей рожать трудно.
- Поджелудочная железа ребенка должна вырабатывать большое количество инсулина, чтобы избавиться от избыточного сахара, поступающего от матери. После рождения, когда ребенок больше не получает такое большое количество сахара от матери, высокий уровень инсулина может привести к опасному падению уровня сахара в крови ребенка (т. е. к гипогликемии)..
- У некоторых детей от матерей с гестационным диабетом возникают проблемы с дыханием при родах (например,респираторный дистресс).
Гестационный диабет обычно можно лечить, следя за питанием матери. Однако иногда матери приходится принимать инсулин, чтобы контролировать уровень глюкозы в крови. Гестационный диабет у матери обычно проходит после рождения ребенка.
Тест-полоска содержит два фермента (глюкозооксидазаипероксидаза), химическое вещество (ортотолидин ) и желтым красителем, пропитанным бумагой. Реакции идут так:
- Глюкозооксидаза превращает глюкозу в глюконовую кислоту и перекись водорода.
- Пероксидазавступает в реакцию водородной пероксидазы сортотолидином с образованием синего цвета.
- Желтый краситель распространяет изменение цвета в более широком диапазоне пропорционально количеству присутствующей глюкозы.
Если глюкозы нет, тест-полоска остается желтой. Если присутствует глюкоза, то цвет может варьироваться от светло-зеленого до темно-синего, в зависимости от концентрации глюкозы в моче.
Белок мочи
Присутствие белка в моче указывает на нарушение функции почек и является одним из симптомов преэклампсии, как упоминалось выше. Для обнаружения белка в мочетест-полоска содержит буфер pH(цитратный буфер)и цветовой индикатор (бромноловый синий), пропитанный бумагой.. При нормальном рН бумаги большая часть индикатора не ионизируется. Белки могут связываться с неионизированной формой и высвобождать ионы водорода, что изменяет рН и цвет бумаги. Если присутствует белок, то цвет бумаги изменится с желтого на зеленый или синий, в зависимости от концентрации белка.
Сердцебиение плода
Один из самых эмоциональных моментов на ранних сроках беременности может быть, когда вы впервые слышите сердцебиение ребенка. Сердцебиение ребенка можно увидеть с помощью ультразвуковой допплерографии уже на пятой-шестой неделе развития. К 12-13 неделям врач может прослушать сердцебиение с помощью специальногоультразвукового стетоскопаилидоплеровского стетоскопа Доплеровский стетоскоп работает как обычный ультразвуковой аппарат, за исключением что это не дает изображения. Вместо этого эхо-сигналы подсчитываются, и количество отображается на ЖК-дисплее. Если у стетоскопа есть динамик, вы можете услышать усиленное сердцебиение ребенка.
Тесты крови
В первом триместре беременности у вас может быть взят анализ крови, чтобы определить следующее:
- уровни ХГЧ (обсуждалось выше)
- Содержание железа в крови - важно для гемоглобина и доставки достаточного количества кислорода растущему ребенку
- Группа крови и резус-совместимость - оценка проблем между группами крови матери и ребенка (подробности см. в разделе Анализ крови на резус-фактор)
- Наличиеантител квирусам (например, ВИЧ, гепатит B) или наличиебактерий (например, сифилиса).
ХГЧ, вирусные антитела, сифилис и тесты группы крови ищут и/или определяют количество антител к этим веществам в крови. Тест на железо напрямую измеряет железо путем сжигания образца в высокотемпературном пламени и количественного определения количества света, испускаемого на длине волны света, характерной для железа, которая связана с количеством присутствующего железа.
Глюкозотолерантный тест
Между 25-й и 28-й неделями беременности у вас будет скрининговый тест на глюкозу для выявления гестационного диабета. Вы выпьете газировку, содержащую большое количество глюкозы или сахара, и через час у вас возьмут кровь. Уровень глюкозы в крови будет измеряться с помощью глюкозооксидазной реакции, описанной в предыдущем разделе. Если уровень глюкозы высокий, вас могут попросить пройти дополнительныйтест на толерантность к глюкозе В этом тесте вы пьете раствор с высоким содержанием глюкозы натощак, и у вас будут взяты образцы крови. через равные промежутки времени (обычно каждый час) в течение трех часов. Уровень глюкозы в крови будет измерен повторно. Информация о ходе теста на толерантность к глюкозе является лучшим индикатором реакции вашего организма на нагрузку глюкозой для диагностики гестационного диабета.
Тройной тест
Этот тест проводится во втором триместре и измеряет три параметра:
- альфа-фетопротеин (АФП)
- ХГЧ
- эстриол
AFPвырабатывается ребенком и попадает в кровь матери. Как правило, уровни АФП низкие. Однако высокие уровни АФП указывают на то, что нервная трубка ребенка не закрылась (т. е.дефект нервной трубки). Затем можно провести ультразвуковое исследование, чтобы подтвердить этот вывод.
На этом этапе развития уровеньХГЧв сочетании с уровнем АФП может сказать нам, есть ли у ребенка какие-либо отклонения в числе хромосом. Высокий уровень ХГЧ в сочетании с низким уровнем АФП свидетельствует о хромосомной аномалии. Наиболее частым заболеванием этого типа являетсясиндром Дауна(дополнительная хромосома № 21 - см. «Хромосомные аномалии человека» для получения дополнительной информации). Если уровень ХГЧ высокий и сердцебиение плода не выявляется, то может иметь местомолярная беременность Молярная беременность - это когда кусок ткани, обычно оставшийся от предыдущей беременности, быстро растет, разрушает ребенка и образует доброкачественную опухоль. Затем можно провести ультразвуковое исследование, чтобы подтвердить этот вывод.
Эстриол - это гормон, вырабатываемый надпочечниками ребенка. Уровень эстриола в крови матери свидетельствует о здоровье малыша. Если уровень эстриола падает, то ребенку может угрожать опасность, и его необходимо родить. Низкий уровень эстриола также может указывать на синдром Дауна или дефект нервной трубки.
Дефекты нервной трубки
Головной и спинной мозг ребенка развиваются из внешнего слоя эмбриона, называемогоэктодермойЭктодерма вдавливается внутрь вдоль длинной оси эмбриона, два края сходятся, края склеиваются, и сложенная часть отщипывается, образуя трубку (нервная трубка). Нервная система, включая головной и спинной мозг, развивается из нервной трубки. Если нервная трубка не закрывается, то развивается состояние, называемоеspina bifida, и головной и спинной мозг ребенка не развиваются должным образом, что приводит к умственной отсталости и даже смерти. Дефекты нервной трубки можно предотвратить, добавляя в рацион матери фолиевую кислоту (основной компонент пренатальных витаминов).
Тест мазка
В разное время беременности врач может взять образцы мазка (ватной палочки) из влагалища или прямой кишки. Клетки на мазке исследуют под микроскопом или культивируют для определения различных состояний или заболеваний.
В первом триместре у вас может бытьмазок Папаниколау, при котором исследуются клетки вашей шейки матки на наличие признаков рака шейки матки. Позже, когда вы будете ближе к родам (примерно на 35-й неделе), ваш врач возьмет мазки из влагалища и прямой кишки. Эти мазки будут культивироваться для поискабактерий стрептококка группы B Эти бактерии распространены у многих женщин и считаются нормальной частью репродуктивной системы взрослой женщины. Однако для неродившегося ребенка эти бактерии могут распространяться во время родов и вызывать ряд проблем:
- респираторный дистресс - проблемы с дыханием, угрожающие жизни ребенка
- умственная отсталость
- проблемы со зрением
- нарушение слуха
Инфекции, вызванные стрептококками группы В, можно лечить внутривенными антибиотиками до родов.
УЗИ
Во время беременности вам может быть проведено одно или несколько ультразвуковых исследований. Первый тест может быть сделан в течение первых четырех недель, чтобы определить дату беременности и определить дату родов. Это делается путем измерения длины макушки ребенка до крупа. Имеются точные таблицы для определения возраста плода по этим измерениям.
Примерно к 11-13 неделям УЗИ можно использовать для изучения различных аспектов развития вашего ребенка, таких как:
- Нервная трубка закрыта?
- Правильно ли развиваются внутренние органы?
- Сердце бьется нормально и с какой частотой?
К 20 неделям вы сможете определить пол ребенка, наблюдая за его половыми органами с помощью УЗИ. Дополнительные сведения об ультразвуке см. в разделе «Как работает ультразвук».
Амниоцентез
Если проблемы с развитием ребенка выявлены другими способами или у родителей есть факторы риска различных генетических заболеваний, могут потребоваться специальные анализы. Например, если матери 34 года или больше, у нее повышен риск рождения ребенка с синдромом Дауна. Таким образом, родители, посоветовавшись с акушером, могут выбрать образец жидкости или ткани ребенка, чтобы определить его генетическую структуру. Эти образцы можно получить с помощью трех процедур:
- амниоцентез
- забор проб ворсин хориона
- забор крови плода
- мониторинг плода
В этих тестах врач использует иглу или аспирационную трубку для забора жидкостей или тканей ребенка с помощью ультразвука, чтобы увидеть, что он делает. Образцы ткани/жидкости анализируются в лаборатории для определения числа хромосом (кариотип) и других биохимических тестов (например,г., АФП). Результаты тестов могут быть использованы для принятия решения о возможном прерывании беременности или подготовке родителей к устранению любых генетических дефектов (генетическое консультирование)..
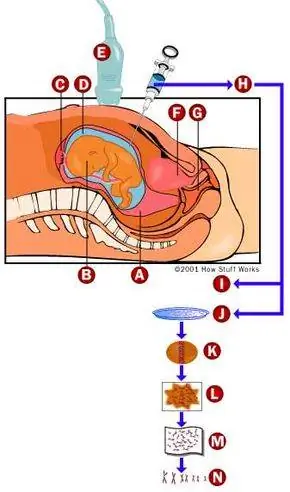
Амниоцентез- это исследование, при котором врач берет пробу жидкости (амниотическая жидкость), которая окружает растущего ребенка в матке. В амниотической жидкости плавают клетки ребенка, а также жидкости ребенка (моча). Клетки можно выращивать, а жидкость анализировать на различные биохимические маркеры.
Амниоцентез обычно проводится между 15 и 18 неделями и у матерей с двумя или более факторами риска (например, старше 34 лет и/или в семейном анамнезе синдрома Дауна или других генетических заболеваний). Если вам нужно было пройти этот тест, вы должны были пойти в комнату для осмотра со своим врачом, специалистом по УЗИ и вашим партнером или другим членом семьи. Процедура выглядит следующим образом:
- Техник смазывает ваш живот антисептиком (бетадином).
- Техник будет использовать ультразвук, чтобы определить, где ребенок находится в вашей матке и где есть карманы жидкости вдали от ребенка.
- После обнаружения этих областей врач введет иглу через брюшную полость в матку. Врач постоянно следит за УЗИ, чтобы не уколоть ребенка.
- Врач извлекает от 30 до 60 мл амниотической жидкости, которую ребенок заменит в течение суток.
- Врач помещает эту жидкость в одну или несколько стерильных чашек, маркирует чашки и отправляет их в лабораторию.
- Врач извлекает иглу и накладывает повязку на пораженный участок.
- Вам может быть назначено повторное УЗИ для оценки состояния здоровья ребенка после процедуры.
До того, как можно будет сообщить результаты амниоцентеза, проходит около двух-трех недель.

Амниоцентез имеет указанный риск 0,5 процента, а это означает, что 1 из 200 процедур имеет тот или иной тип осложнений (например, инфекцию, выкидыш или прокалывание ребенка иглой). В большинстве случаев эти проценты намного ниже, особенно с учетом того, что для наведения врача использовался ультразвук.
Отбор проб ворсинок хроиона
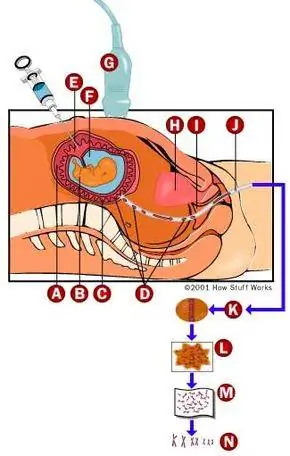
Как и амниоцентез,забор ворсин хориона(CVS) делается для получения образца ткани ребенка для определения генетических нарушений. Напротив, CVS получает ткань из плаценты (хорион) вместо жидкости. Поскольку хорион происходит от ребенка, а не от матери, он несет в себе генетические характеристики ребенка. Процедура аналогична амниоцентезу, за исключением того, что ткань можно взять, введя иглу через брюшную полость или пробирку для образца через шейку матки.

Как и амниоцентез, CVS проводится, когда у матери есть один или несколько факторов риска генетических заболеваний. CVS можно сделать раньше, чем амниоцентез, обычно в конце первого триместра (между 9 и 11 неделями). Результаты CVS могут быть получены раньше, чем амниоцентез, поскольку не требуется культивирования ткани. Однако, поскольку CVS получает только ткань, некоторые биохимические тесты, проводимые при амниоцентезе, не могут быть выполнены с помощью CVS. Кроме того, CVS сопряжен с более высоким риском (около 1 процента), в основном потому, что это более новая процедура по сравнению с амниоцентезом.
Мониторинг плода
Забор крови плода можно проводить с 18 недель до полного срока. При этой процедуре кровь плода берется из пуповины для анализа. Как и при амниоцентезе, врач (с помощью УЗИ) вводит иглу через брюшную полость матери в пуповину и берет образец крови. Образец крови отправляется в лабораторию для анализа. Генетические результаты при заборе крови плода могут быть получены гораздо быстрее, чем при амниоцентезе, поскольку при этом не требуется культивирования тканей. Кроме того, по этой методике можно переливать плоду совместимую кровь в том случае, если резус-факторы ребенка и матери не совпадают. Общий риск процедуры забора крови плода составляет 0,5-1 процент.
Наблюдение за плодом обычно проводится в третьем триместре (в случае беременности с высоким риском, преждевременных родов или запоздалых родов) и во время родов. Этот тест включает в себя привязывание электронного монитора к животу матери, который измеряет электрическую активность следующих элементов:
- сердцебиение плода
- мамино сердцебиение
- сокращения мышц матки
Движения ребенка внутри матки можно оценить и сопоставить с частотой его сердечных сокращений. Существует два типа тестов:
- Нестрессовый тест - частота сердечных сокращений ребенка должна увеличиваться, когда ребенок двигается (около 15 ударов в течение 15 секунд не менее двух раз в течение 20 минут).
- Стресс-тест- частота сердечных сокращений ребенка должна увеличиваться, когда матка сокращается. Сокращения матки вызываются введением лекарства (питоцин) или стимуляцией сосков матери.
Эти тесты используются акушерами, чтобы определить, насколько хорошо ребенок справится со стрессом родов.
Как видите, существует множество способов измерить рост и развитие вашего ребенка до его рождения. Пренатальное тестирование совершенно нормально во время беременности и часто может выявить проблемы на ранней стадии, до того, как они прогрессируют.