
Это самый большой сустав в теле, он сложнее, чем кажется на первый взгляд, и от него весело отбивать футбольные мячи - это колено. Ваше колено позволяет голени вытягиваться наружу или оттягиваться назад к телу. Это важная часть нашей способности передвигаться (зафиксируйте ноги в прямом положении на час, если у вас есть какие-то сомнения). Однако все хорошее когда-нибудь заканчивается, как и эта встреча бедренной кости (вашей бедренной кости), большеберцовой кости (вашей голени) и надколенника (надколенника).
В большинстве случаев причиной замены коленного сустава является артрит (воспаление сустава). Однако спортивные травмы, чрезмерный износ и генетика также приводят к сильному повреждению коленей. Состояние, вызванное отсутствием притока крови к колену, асептический некроз, также убивает костную ткань. К счастью, достижения науки и медицины позволяют заменить этот важный сустав, расширяя и повышая не только подвижность, но и качество жизни людей с поврежденными коленями.
Ранние имплантаты были не более чем простыми шарнирами, но современные искусственные колени намного ближе к воспроизведению уникальных движений колена, обеспечивая при этом прочность и стабильность. Ежегодно во всем мире сотни тысяч людей проходятполную замену коленного суставаоперацию, также известную кактотальную артропластику коленного сустава - их более 400, 000 замен коленного сустава каждый год только в Соединенных Штатах. С ростом населения и улучшением техники это число будет только увеличиваться.
Как правило, люди старше 65 лет составляют самый большой пул кандидатов на полную замену коленного сустава. Процедуру также можно проводить более молодым пациентам, страдающим от боли и потери подвижности, хотя лучше отложить эту операцию как можно дольше. Срок службы искусственного колена составляет около 10 лет. Реципиентам среднего возраста, вероятно, понадобится вторая замена в будущем, и вторая процедура часто не так успешна, как первая (мы поговорим о том, почему чуть позже).
В этой статье мы обсудим, почему колени нуждаются в замене, как выполняется тотальная замена коленного сустава и чего ожидать от вашего нового колена.
Анатомия колена
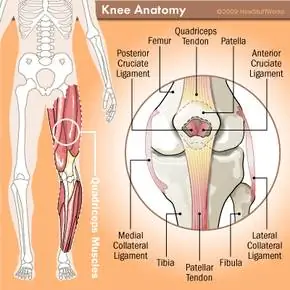
Коленный сустав - это место пересечения бедренной кости (бедренной кости), голени (большеберцовой кости) и надколенника (надколенника).
Квадрицепс - это большая группа мышц, из которых состоит бедро. Эти мышцы проходят по всей длине бедренной кости и сужаются по мере приближения к надколеннику. Они сужаются в плотный кусок соединительной ткани, называемыйсухожилием четырехглавой мышцыЭто сухожилие прикрепляется к верхней части коленной чашечки. На другой стороне коленной чашечки эта соединительная ткань (теперь называемаясухожилием надколенника) продолжается вниз и соединяет нижнюю часть коленной чашечки с верхней частью большеберцовой кости.
Коленная чашечка находится в бороздке (трохлея) в нижней части бедренной кости, где она может скользить вперед и назад. Коленная чашечка является такой же частью сухожилия, как и кость с двумя прикрепленными сухожилиями. Без надколенника ваше сухожилие непосредственно обхватывало бы сустав, перетираясь взад и вперед в желобке блока и изнашиваясь по мере использования. Как бы то ни было, надколенник удерживает сухожилие немного в стороне от сустава, защищая его и максимизируя функцию сухожилия, что очень важно: когда четырехглавая мышца сокращается, сухожилие четырехглавой мышцы сокращается, оттягивая коленную чашечку назад. Это оттягивает сухожилие надколенника назад, которое (будучи прикрепленным к верхней части голени) выпрямляет ногу. Расслабьте квадрицепсы, и ваша нога согнется.
Но это еще не все. Форма бедренной и большеберцовой костей у разных людей незначительно различается, как и форма связок. В дополнение к сухожилию четырехглавой мышцы и сухожилию надколенника выше и ниже коленной чашечки есть четыре сухожилия, которые непосредственно прикрепляют бедро либо к большеберцовой кости, либо к малоберцовой кости (меньшая кость голени, которая проходит рядом с вашей голенью). Эти сухожилия удерживают вашу ногу в идеальном положении, регулируя каждый момент по отношению друг к другу и движению сустава. Если бы их не было, не только было бы невозможно нормально ходить, ваша голень вполне могла бы крутиться как волчок ниже колена! Связки, сухожилия, кости и хрящи должны быть правильно выровнены и оставаться здоровыми, чтобы колено работало должным образом.
Итак, это самый большой сустав в теле, он поддерживает почти весь вес нашего тела и имеет сложную конструкцию - что может пойти не так?
Артрит колена: враг №1
Коленный сустав часто повреждается артритом. Артрит коленного сустава болезненный и со временем ухудшается. Хотя существует множество различных форм артрита, наиболее распространенными причинами болей в коленях являются три вида:
- Остеоартрит(также иногда называемыйдегенеративный артрит) - наиболее распространенная форма артрита, поражающая коленный сустав. Ожирение, диабет и частые физические нагрузки на сам сустав (например, колени бейсболиста) являются распространенными причинами, хотя мы не всегда знаем, почему возникает остеоартрит. Остеоартроз обычно настигает нас в среднем возрасте или старше - среди 40-летних примерно двое из пяти проявляют признаки остеоартрита, но только половина испытывает симптомы на этой стадии. Остеоартрит может быть очень болезненным. Уцелевшая ткань может быть воспалена, кость может тереться о кость при движении сустава, а вся отягчающая стимуляция конца кости может привести к образованиюкостной шпоры, новообразования. образовался костный выступ возле сустава, приводящий к дальнейшему дискомфорту.
- Ревматоидный артрит возникает, когда иммунная система организма атакует здоровые ткани в ответ на бактерии, токсины и паразиты. Некоторым неисправным лейкоцитам вокруг коленного сустава может потребоваться всего год, чтобы вызвать необратимое повреждение сустава. Обычно это затрагивает оба колена одновременно. Со временем ревматоидный артрит меняет то, как вы ходите и двигаетесь, а ковыляние приводит к дальнейшему повреждению костей и тканей. Ревматоидный артрит может проявиться в любой момент жизни.
- Посттравматический артрит возникает в результате внешнего повреждения коленного сустава. Могут пройти месяцы или годы, прежде чем признаки артрита появятся после травмы.
Поскольку колени страдают артритом, они становятся жесткими, опухают и становятся слабее. Когда хрящ изнашивается, он может создать слишком много пространства между костями и изменить траекторию надколенника. Точно так же, если разовьются костные шпоры (наросты, вызванные стимуляцией кости), между суставами будет слишком мало места.
По мере прогрессирования артрита боль возникает не только при движении колена, но даже когда вы отдыхаете. Колено может начать «отходить» или «уступать», или, наоборот, оно может напрягаться и отказываться сгибаться.
Кто является хорошим кандидатом на полную замену коленного сустава?

Хотя операция становится рутинной, полная замена коленного сустава подходит не всем. Во-первых, замена не вечна. В отличие от механического сердечного стента, который служит дольше, чем пациент, механические колени изнашиваются так же, как и настоящие колени. Так что, если вам заменят коленный сустав в начале 50-х годов, вам, вероятно, понадобится еще один где-то в середине или конце 60-х годов. Проблема в том, что второй часто менее успешен, чем первый, потому что кости уже просверлены, и во второй раз остается меньше «скобки» для сменного сустава.
По этой причине (и в первую очередь, чтобы избежать серьезной операции) людям, у которых есть боль в коленях, следует изучить и исчерпать все другие варианты, прежде чем переходить к замене коленного сустава. Около 75% людей, страдающих остеоартрозом коленей, не нуждаются в хирургическом вмешательстве. Если вы можете облегчить боль и восстановить диапазон движений в колене, вы выполнили функцию замены коленного сустава.
Ежедневные отеки и боли, связанные с артритом, иногда можно контролировать с помощью безрецептурных препаратов, таких как ибупрофен, аспирин или другой нестероидный противовоспалительный препарат (НПВП). Другие препараты с более долгосрочным эффектом, такие как гидроксихлорохин, пеницилламин или метотрексат, можно принимать для замедления прогрессирования артрита, а также для замедления появления симптомов.
Чем больше у вас вес тела, тем больше должно работать ваше колено. Вместо занятий, оказывающих сильное воздействие на коленный сустав, таких как прыжки и бег, займитесь плаванием, ходьбой или ездой на велосипеде. Приведение себя в форму также укрепит мышцы ног и поможет сохранить гибкость связок. Часто какой-либо тип поддержки колена - эластичный бинт, трость или просто хорошо подобранная обувь - увеличивает полезность и срок службы сустава.
Регулярные инъекциигиалуроновой кислотыв сустав (процесс, называемыйвискосапплементация) могут временно заменить потерянную жидкость, которая когда-то удерживала сустав хорошо смазан. Это лечение требует от трех до пяти инъекций в неделю и лучше всего работает при артрите легкой или средней степени тяжести. Магнитно-импульсная терапия и иглоукалывание также могут принести облегчение, хотя эти методы не получили достаточной научной проверки.
Хирургические альтернативы полной замене коленного сустава
Существуют хирургические методы лечения, помимо полной замены коленного сустава, для облегчения боли и восстановления подвижности поврежденного колена. Разорванный хрящ и другие ткани могут быть удалены из колена во времяартроскопической операцииДругая процедура,остеотомия, выравнивает колено, отсекая кость от бедренной кости. или голени.
Менее распространенная процедура,однокомпонентная артропластика коленного сустава, продемонстрировала перспективность лечения коленных суставов с артритическим поражением только на одной стороне колена. Например, если у вас артрит левой стороны колена, только поврежденные части левой стороны будут удалены, изменены и заменены аналогами из металла и полиэтилена. Около 6% пациентов с артритом коленного сустава являются кандидатами на эндопротезирование коленного сустава. Если необработанная сторона в конечном итоге становится артритом, пациент все еще может пройти полную замену коленного сустава.
Одна относительно новая техника, которая требует меньшего повреждения тканей во время процедуры, называетсяминимально инвазивной заменой коленного сустава Несмотря на то, что имплантат вставляется того же типа, хирург работает с меньшим разрезом. При использовании этого метода меньше рубцов и меньше общее повреждение тканей, что приводит к более короткому пребыванию в больнице. Процедура сложна в выполнении и требует различных инструментов и инструментов для работы с суставом. В зависимости от повреждения сустава и других факторов, таких как ожирение, минимально инвазивная замена коленного сустава может быть не идеальным выбором для некоторых пациентов.
Если у вас есть проблемы с тазобедренным суставом, которые могут потребовать замены тазобедренного сустава, вы должны позаботиться о своем бедре, прежде чем о колене. Почему нельзя сделать и то, и другое сразу? Потому что для правильной тренировки и восстановления вашего нового колена вам потребуется подвижность бедра.
Не все колени устроены одинаково, и не все повреждения колен одинаковы. Хирург-ортопед может помочь вам выбрать правильное лечение для вашей конкретной ситуации с коленом.
Протез коленного сустава
Попытки удаления фрагментов кости для облегчения боли в коленных суставах предпринимались еще в 1860-х годах, но первые искусственные заменители были имплантированы в 1940-х годах. Эти ранние попытки были сосредоточены только на бедренной кости, но к 1950-м годам стали использоваться замены, которые прикреплялись как к бедренной кости, так и к большеберцовой кости.
Эти ранние модели ошибочно предполагали, что колено работает как шарнир. Со всеми перекатываниями, скольжениями, скольжениями и центрированием, происходящими при каждом движении колена, эти модели не имели успеха. Более поздние разработки добились больших успехов в воспроизведении сложной конструкции коленного сустава, сохраняя при этом структурную целостность и эффективность искусственного имплантата.
Имплантаты имеют три общих компонента: прикрепление к бедренной кости, прикрепление к большеберцовой кости и замена задней части надколенника. Они обычно изготавливаются из металла, такого как кобальт-хром или титан, и охватывают бедренную кость, где поврежденная ткань была удалена с конца, спереди и сзади. Специальный тип акрилового цемента может герметизировать устройство на конце кости, или (в зависимости от типа протеза) штифты или длинный стержень могут быть вставлены в отверстия, просверленные в кости. Другие методы крепления включают использование имплантатов с покрытием, предназначенным для содействия врастанию в него костной ткани. Иногда используются оба метода - цементный и костно-ростовой.
Для большеберцовой кости к уплощенному концу кости может быть прикручена металлическая пластина, к которой прикрепляетсябольшеберцовая вставка, обычно полиэтиленовая пластиковая деталь, которая будет действовать как суставная поверхность (губчатая часть конца кости) и предотвращают трение металлической пластины большеберцовой кости и прикрепления бедренной кости друг о друга.
Имплантат из полиэтилена используется для замены ткани задней части надколенника. Имплантат надколенника будет двигаться относительно бедренного имплантата, поэтому крайне важна точная посадка.
Другой тип имплантата известен каквращающаяся платформаилиподвижная опораколено. В отличие отколена с фиксированной опорой, в котором большеберцовая вставка находится в фиксированном положении, колено с подвижной опорой имеет большеберцовую вставку, которая перемещается между двумя фиксированными точками на любом конце кости. Это позволяет увеличить ротацию, но также может привести к увеличению вероятности вывиха.
Клуб девушек
Хотя женщины уже давно получают имплантаты той же конструкции, что и мужчины, исследователи поняли, что не все ноги устроены одинаково. Гендерный фактор объясняет структурные различия в выравнивании ног между мужчинами и женщинами. Поскольку женский имплантат меньше по размеру из-за разницы в размерах между полами, его можно вводить с использованием минимально инвазивных методов. Время заживления короче, а сами суставы рассчитаны на более длительный срок службы, требуя замены только определенных элементов.
Подготовка к операции на коленном суставе
Полная замена коленного сустава выполняется хирургами-ортопедами. Многие специализируются только на этой процедуре. После того, как будет установлено, что повреждение вашего колена требует замены, вы пройдете медицинский осмотр и анализ крови, а также рентген, который точно определит поврежденные участки. Пациент может сдать одну или две порции крови для использования во время операции, если это необходимо.
Перед операцией пациент должен договориться о помощи в течение нескольких недель после операции. Пациенты должны быть готовы к измененной жизни сразу после операции: следует избегать лестниц, а также переноса значительного веса. Жилые помещения, в которые пациент планирует вернуться после операции, должны быть свободными от беспорядка и иметь поручни в ванной и душевой. Также следует организовать поездку домой из больницы.
У вас будет выбор, когда дело доходит до анестезии. Вы можете либо пойти ва-банк и получить общую анестезию, в результате чего вы потеряете сознание во время процедуры, либо вы можете получить спинальную анестезию или эпидуральную анестезию. Оба включают в себя введение иглы в нижнюю часть спины и направление ее между позвонками позвоночника, достижение либо спинномозговой жидкости, либо эпидурального пространства, после чего вводятся местные анестетики и наркотики. Пациент, который получает спинальную или эпидуральную анестезию, не будет спать во время процедуры, но будет чрезвычайно расслаблен и может не помнить процедуру. Преимущества выбора этого метода включают в себя лучший контроль над болью после завершения операции и меньший риск шока во время процедуры. С другой стороны, многие люди желают полного и тотального удаления сознания задолго до того, как появятся скальпели.
Одним из недостатков общей анестезии является то, что пациенту требуется больше времени, чтобы полностью прийти в себя, что увеличивает время между окончанием процедуры и началом простых физиотерапевтических методов, необходимых для заживления ноги..
Режь и сжигай
Продолжаются споры о том, следует ли сохранить или обрезать связки с признаками повреждения - некоторые хирурги предпочитают сохранить поврежденные связки, в то время как другие предпочитают разрезать их. Существуют различные имплантаты, которые подходят для любого метода, например
крестообразная фиксацияимплантаты, предназначенные для использования интактнойзадней крестообразной связкиЭто решение будет зависеть от количество повреждений связок, философия хирурга по удержанию связок и собственный опыт хирурга.
Процедура замены коленного сустава
Когда наступит важный день, пациенту подключат электроды и мониторы, которые регистрируют частоту сердечных сокращений и уровень кислорода в организме.
Колено остается согнутым во время операции, чтобы хирург мог видеть как можно большую часть сустава. Область вокруг колена будет очищена антисептической жидкостью, выше колена может быть наложен жгут, чтобы ограничить кровотечение, а затем будет сделан разрез. Длина разреза обычно составляет от 6 до 12 дюймов (от 15 до 30 сантиметров).
После того, как коленная чашечка аккуратно отодвинута в сторону, хирург концентрируется на удалении поврежденной костной ткани, следя за тем, чтобы осталось не только достаточно кости для прикрепления имплантата, но и достаточно кости для установки второй замены позже, если первая изнашивается со временем.
Как правило, кость удаляют с конца бедренной кости, а также с передней и задней сторон конца кости. Это позволяет правильно установить протез. Кость также удаляется из верхней части большеберцовой кости, так что конец большеберцовой кости уплощается. Любая поврежденная ткань на задней части коленной чашечки также будет удалена. Кости будут измерены, и хирург вставит протез, как только он или она будет уверен, что он подойдет правильно.
После закрепления имплантата хирург может выровнять связки, чтобы гарантировать их оптимальное функционирование. Любая ткань, которая была разрезана во время операции для обеспечения доступа к суставу, будет сшита на место. Дренажная трубка может быть вставлена для оттока жидкости из раны. Затем разрез закрывается, колено перевязывается и процедура заканчивается. Все это длится около двух часов.
Все готово. Что теперь происходит? А что может пойти не так?
Восстановление после операции по замене коленного сустава

После завершения операции пациента переводят в послеоперационную палату до тех пор, пока не начнет действовать анестезия. После пробуждения пациента переводят в больничную палату. Как только пациент избавится от последствий анестезии, физиотерапевт начнет работу с пациентом, чтобы укрепить и вылечить ногу. Важно как можно скорее начать двигать стопой и голеностопным суставом, чтобы предотвратить отек и образование тромбов. Нога пациента может быть прикреплена к устройству, известному какмашина непрерывного пассивного движения, которое двигает ногу самостоятельно, чтобы она не окоченела.
В течение дня пациент будет пытаться стоять (под наблюдением), а на следующий день уже может ходить с помощью ходунков. Свертывание крови является риском после операции, поэтому пациенту могут быть назначены препараты для разжижения крови или специальные поддерживающие шланги или компрессионные сапоги, которые надуваются вокруг ноги. Большинство тотальных замен коленного сустава требуют, чтобы пациент оставался на стационарном лечении от трех дней до недели, но это может быть скорректировано в зависимости от индивидуальных показателей выздоровления. К тому времени, когда пациент уйдет, повязки и швы, скорее всего, будут сняты.
В течение следующих нескольких недель пациент должен соблюдать осторожность, много отдыхать и добросовестно выполнять все упражнения в соответствии с инструкциями по реабилитации суставов. Примерно через полтора месяца после операции пациент может рассчитывать на ходьбу с тростью, а еще через пару недель снова можно будет водить машину.
Пациенты могут возобновить половую жизнь, когда они сочтут это возможным, но им рекомендуется на некоторое время ограничить позы теми, которые указаны на странице авторских прав Камасутры.
Потенциальные осложнения эндопротезирования коленного сустава
Полная замена коленного сустава может привести как к краткосрочным, так и к долгосрочным осложнениям. Все операции сопряжены с риском неудач с анестезией и чрезмерным кровотечением. Существует также небольшой (менее 3 процентов) риск заражения сразу после операции. Антибиотики обычно назначают пациентам в первый день после операции, чтобы снизить риск. Тем не менее, инфекция остается риском еще долгое время после операции. Если инфекцию нельзя контролировать, имплантат придется удалить и заменить.
Конечно, одним серьезным долговременным осложнением является то, что сам имплантат со временем изнашивается, особенно если его носитель физически активен. Несмотря на то, что существуют варианты образа жизни, которые могут продлить срок службы имплантата, такие как потеря веса и избегание деятельности с высокой нагрузкой, имплантат все же со временем изнашивается, особенно если реципиент среднего возраста или даже моложе.
Поскольку каждый год проводится так много операций, большинство учреждений, предлагающих хирургию, не только квалифицированы в своем деле, но и хорошо практикуются. Тем не менее, замена коленного сустава нередко вставляется с выравниванием, которое приводит к повышенному износу и нагрузке на имплантат, что приводит к дискомфорту или вывиху искусственного сустава.
Наколенник, который во время процедуры отодвигается в сторону, может страдать от нестабильности или неровности ткани, либо контактировать с устройством, вызывая дискомфорт.
Большинство отказов суставов происходит из-за отсоединения имплантата от кости. Это связано с дегенерацией костной ткани. Сустав выстлан тонким слоем ткани, называемойсиновиальной оболочкой Синовиальная оболочка разрушает инородные тела в суставе и обеспечивает смазку. Синовиальная оболочка может воспаляться, сустав наполняется избыточной жидкостью, и дополнительная сила, возникающая при движении сустава, начинает изнашивать костную ткань. Если у вас синовит, ваше колено будет теплым и опухшим.
Наберитесь мужества - только у одного пациента из 50 будут серьезные проблемы в результате полной замены коленного сустава.
Долгосрочные перспективы замены коленного сустава
Жизнь большинства реципиентов тотальной замены коленного сустава значительно улучшается после заживления после процедуры. Боль, которая когда-то всегда присутствовала, часто исчезает, обеспечивая нормальный уровень активности в течение дня и крепкий, здоровый сон ночью. Около девяти из 10 пациентов сообщают о значительном уменьшении боли в суставе после его замены. Послеоперационное удовлетворение, тем не менее, связано с тем, насколько пациент был неудовлетворен перед операцией - еще одна причина, по которой предпочтительнее исчерпать все другие варианты, прежде чем делать тотальную трансплантацию коленного сустава.
Новое колено не идеальное колено. Большинство людей не смогут полностью вытянуть ногу (но они смогут приблизиться) или встать на колени без дискомфорта. Подниматься по крутой лестнице или сидеть на низком стуле может быть больно.
По сравнению с тем, как чувствовал себя старое колено перед операцией, новое колено будет чувствовать себя намного лучше. Упражнения возможны - они просто не будут включать в себя бег, прыжки или шутки. Баскетбол, ракетбол и бег трусцой запрещены, но поощряются плавание, ходьба и езда на велосипеде. Реципиенту следует позаботиться о том, чтобы избежать падений, так как повреждение имплантата может потребовать повторной операции и повторной замены.
Специалист-ортопед будет проводить ежегодные беседы с реципиентом, чтобы убедиться в отсутствии функциональных или механических проблем.
Пользователям искусственных коленных суставов следует сообщить стоматологам и врачам об имплантате перед проведением какой-либо процедуры. Если бактерии попадут в организм во время стоматологических или медицинских работ, это может привести к серьезной инфекции вокруг сустава. Пациентам обычно рекомендуется принимать прописанные антибиотики перед любой медицинской или хирургической процедурой после замены коленного сустава.
Сэр, пожалуйста, отойдите в сторону
Вождение по пересеченной местности может быть быстрее, чем прохождение рентгена контрольно-пропускного пункта с металлической заменой колена. Врач может предоставить карточку с указанием того, что у вас есть имплантат, но, учитывая, что эти карточки легко воспроизвести, вы должны ожидать, что охрана внимательно изучит изображение вашего имплантата, прежде чем позволить вам пройти. Конечно, это все же лучше, чем пробираться через контрольно-пропускной пункт с естественными коленями, которые заставляют вас вздрагивать при каждом шаге.
